لیشمانیوز (Leishmaniasis) یکی از بیماریهای انگلی مشترک بین انسان و حیوان است که از طریق گزش پشه خاکی آلوده منتقل میشود. این بیماری بهویژه در مناطق گرمسیری و نیمهگرمسیری شیوع دارد و در سه نوع پوستی، احشایی و مخاطی بروز میکند. علائم آن بسته به نوع بیماری میتواند از زخمهای پوستی ساده تا درگیری احشاء حیاتی مانند کبد و طحال متغیر باشد. شناخت راههای انتقال، علائم، روشهای تشخیص و درمان آن برای جلوگیری از گسترش بیماری اهمیت فراوانی دارد.
لیشمانیوز چیست؟
لیشمانیوز یک بیماری انگلی است که توسط انگلهای تکسلولی به نام لیشمانیا ایجاد میشود. این انگلها معمولاً از طریق نیش پشه خاکی آلوده به انسان منتقل میشوند. بیماری بیشتر در مناطق گرمسیری و نیمهگرمسیری مانند خاورمیانه، آمریکای لاتین، هند و آفریقا دیده میشود. لیشمانیوز به سه نوع تقسیم میشود: نوع پوستی، که شایعترین شکل آن است و باعث زخمهای پوستی در نواحی باز بدن مانند دست و صورت میشود؛ نوع احشایی یا کالا-آزار که ارگانهای داخلی مثل کبد، طحال و مغز استخوان را درگیر میکند و در صورت عدم درمان میتواند مرگآور باشد و نوع مخاطی-پوستی که معمولاً پس از نوع پوستی ظاهر میشود و میتواند مخاط بینی، دهان و گلو را تخریب کند.
پیشگیری از بیماری با استفاده از پشهبند، پوشیدن لباسهای محافظ و استفاده از مواد دافع حشرات امکانپذیر است. همچنین کنترل جمعیت پشههای ناقل و درمان سریع افراد آلوده برای قطع چرخه انتقال اهمیت دارد. درمان بیماری بسته به نوع آن متفاوت است و معمولاً از داروهایی مانند آمفوتریسین B، میلتئوزین و ترکیبات آنتیموان استفاده میشود که به صورت تزریقی یا خوراکی تجویز میگردند.
برای مشاوره و درخواست خدمات پزشکی و پرستاری در منزل با کارشناسان آرین طب تماس بگیرید.
رزرو نوبت و هماهنگی: ۰۹۱۲۰۴۴۶۳۰۹
آرین طب ارائه ارائهدهنده انواع خدمات پزشکی از جمله پزشک متخصص در منزل (قلب، ریه، داخلی و…) و انواع خدمات پرستاری و تزریقات در منزل
خدمات مرتبط
علت لیشمانیوز
بیماری لیشمانیوز یک بیماری انگلی است که توسط گونههای مختلف انگل لیشمانیا ایجاد میشود. این انگلها به وسیله نیش پشه خاکی ماده (گونههایی از جنس Phlebotomus در دنیای قدیم و Lutzomyia در دنیای جدید) به انسان منتقل میشوند. پشه خاکی پس از تغذیه از خون حیوان یا انسانی که انگل در خون او وجود دارد، آلوده شده و سپس هنگام نیش زدن فرد سالم، انگل را از طریق بزاق خود وارد بدن او میکند.
عوامل موثر در ابتلا به لیشمانیوز
- شرایط جغرافیایی و اقلیمی: مناطق گرم، خشک یا نیمهخشک بیشتر در معرض خطر هستند، مثل برخی نواحی ایران، هند، سودان، افغانستان و کشورهای آمریکای جنوبی.
- وجود ناقل (پشه خاکی): تکثیر پشه خاکی در خاکهای مرطوب، شکاف دیوارها، مکانهای تاریک و نمناک، اصطبلها و طویلهها.
- میزبانهای حیوانی: سگهای ولگرد، جوندگان و روباهها میتوانند مخزن انگل باشند.
- ضعف سیستم ایمنی بدن: افراد دارای نقص ایمنی، بیشتر مستعد ابتلا به لیشمانیوز احشایی هستند.
- شرایط اجتماعی و اقتصادی نامناسب: مانند زندگی در خانههای گلی یا بدون در و پنجره مناسب، فقدان پشهبند و امکانات بهداشتی.
مسیر انتقال
- پشه خاکی از فرد یا حیوان آلوده خونخواری میکند.
- انگل وارد بدن پشه شده و در دستگاه گوارش آن تکثیر مییابد.
- پس از چند روز، هنگام نیش زدن فرد سالم، انگل به صورت فعال وارد بدن او میشود.
- انگل به داخل ماکروفاژها (سلولهای دفاعی بدن) نفوذ کرده و در آنجا تکثیر میشود.

انواع بیماری لیشمانیوز
لیشمانیوز یک بیماری انگلی است که توسط انگل لیشمانیا ایجاد میشود و توسط نیش پشه خاکی (سندان یا فلبوتوموس) منتقل میشود. این بیماری انواع مختلفی دارد که هر کدام ویژگیها و شدت متفاوتی دارند:
لیشمانیوز پوستی
شایعترین نوع لیشمانیوز است.
باعث ایجاد زخمها یا ضایعات پوستی روی پوست میشود.
معمولاً دردناک نیست ولی میتواند باعث اسکار و تغییر رنگ پوست شود.
بیشتر در مناطق گرم و خشک دیده میشود.
لیشمانیوز مخاطی
در اثر پیشرفت نوع پوستی ایجاد میشود یا گاهی مستقیم منتقل میشود.
مخاط بینی، دهان و گلو را درگیر میکند.
باعث تخریب بافتهای مخاطی و ایجاد مشکلات تنفسی یا گفتاری میشود.
لیشمانیوز احشایی یا کالاآزار
شدیدترین نوع لیشمانیوز است.
اندامهای داخلی مثل کبد، طحال و مغز استخوان را درگیر میکند.
علائم شامل تب طولانی، کاهش وزن شدید، ضعف، کمخونی و بزرگی کبد و طحال است.
اگر درمان نشود، میتواند کشنده باشد.
لیشمانیوز مختلط
بعد از درمان لیشمانیوز احشایی ممکن است ظاهر شود.
باعث لکهها یا ضایعات پوستی روی بدن میشود.
معمولاً خطرناک نیست ولی میتواند منبع انتشار انگل باشد.
پیشگیری از بیماری با اقدامات سادهای مانند استفاده از پشهبند، نصب توری در پنجرهها، دفع زباله بهداشتی، سمپاشی و جلوگیری از تماس با حیوانات ولگرد ممکن است.
علائم لیشمانیوز
علائم لیشمانیوز بسته به نوع آن (پوستی، احشایی یا مخاطی) متفاوت است. هر نوع لیشمانیوز علائم خاص خود را دارد، اما همهی آنها از طریق نیش پشه خاکی آلوده به انگل لیشمانیا منتقل میشوند.
لیشمانیوز پوستی (Cutaneous Leishmaniasis)
شایعترین نوع لیشمانیوز است. علائم معمولاً در محل نیش پشه ظاهر میشود و شامل موارد زیر است:
- شروع با برآمدگی قرمز و کوچک در محل نیش
- تبدیل برآمدگی به زخم باز و بدون درد
- زخم با حاشیه برجسته و مرکز فرورفته
- ممکن است زخم چرکی یا دارای ترشح باشد
- معمولاً روی صورت، دستها و پاها ایجاد میشود
- زخمها میتوانند ماهها یا حتی سالها باقی بمانند
- پس از بهبود، جای زخم (اسکار) باقی میماند
لیشمانیوز احشایی (Visceral Leishmaniasis یا کالاآزار)
نوع شدیدتر و خطرناکتر بیماری است که اندامهای داخلی را درگیر میکند. علائم ممکن است هفتهها یا ماهها بعد از نیش ظاهر شوند:
- تب طولانیمدت که ممکن است به صورت متناوب یا مداوم باشد
- کاهش وزن شدید
- بزرگی طحال و کبد (بهویژه طحال)
- کم خونی و ضعف عمومی
- پوست تیره یا خاکستری (در برخی موارد)
- تورم شکم
- در صورت عدم درمان، ممکن است به مرگ منجر شود
لیشمانیوز مخاطی (Mucocutaneous Leishmaniasis)
این نوع اغلب پس از لیشمانیوز پوستی ظاهر میشود و به مخاطهای بدن حمله میکند:
- تخریب تدریجی مخاط بینی، دهان، حلق و گلو
- گرفتگی یا خونریزی بینی
- زخمهای دردناک در دهان و بینی
- در موارد شدید، ممکن است باعث تغییر شکل دائمی صورت شود
نکته مهم
نوع و شدت علائم به گونه انگل لیشمانیا، وضعیت سیستم ایمنی فرد و محل گزش پشه خاکی بستگی دارد. همچنین کودکان، افراد مسن و افرادی با ضعف ایمنی، بیشتر در معرض خطر نوع احشایی هستند.
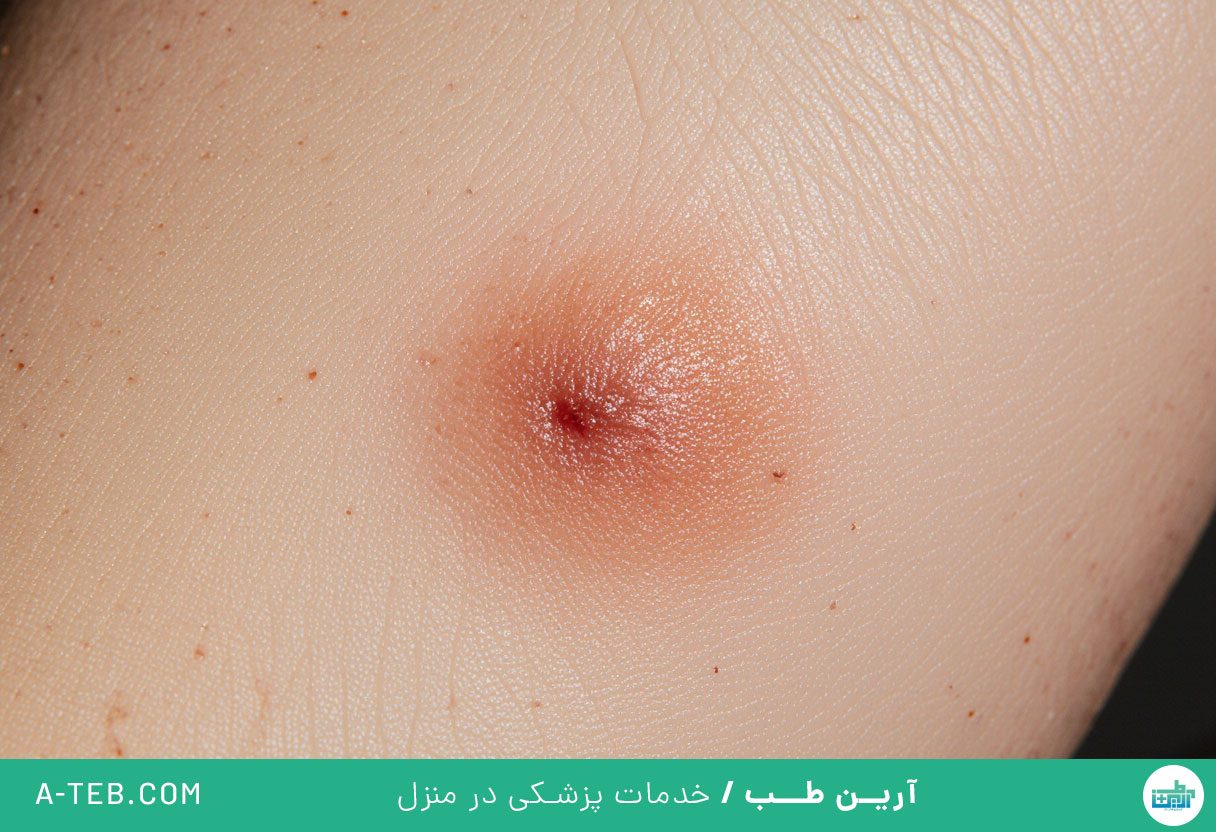
لیشمانیوز چگونه منتقل میشود؟
لیشمانیوز توسط نوعی انگل به نام لیشمانیا ایجاد میشود که از طریق گزش پشه خاکی ماده آلوده به انسان منتقل میشود. این پشهها بسیار کوچکاند (حدود ۲ تا ۳ میلیمتر طول دارند) و برخلاف پشههای معمولی بیصدا پرواز میکنند، بههمیندلیل گزش آنها اغلب بدون اینکه شخص متوجه شود اتفاق میافتد.
مسیر انتقال
زمانی که یک پشه خاکی از خون یک انسان یا حیوان آلوده (مثل سگها یا جوندگان وحشی) تغذیه میکند، انگل وارد بدن پشه میشود و در روده آن تکثیر مییابد. پس از چند روز، انگلها آماده انتقال به میزبان جدید هستند. هنگام گزش بعدی، این انگلها به پوست فرد سالم تزریق میشوند و با ورود به سلولهای ایمنی بدن، شروع به رشد و تکثیر میکنند.
نکات مهم درباره انتقال
- انتقال مستقیم انسان به انسان بدون واسطهی پشه خاکی وجود ندارد. یعنی تماس پوستی، استفاده مشترک از وسایل یا غذا، باعث انتقال بیماری نمیشود.
- در موارد نادر، انتقال از طریق انتقال خون آلوده، پیوند عضو یا از مادر به جنین ممکن است، ولی این مسیرها بسیار نادر هستند.
- سگها و برخی جوندگان در برخی مناطق نقش مهمی در حفظ چرخهی زندگی انگل دارند و به عنوان «مخزن حیوانی» شناخته میشوند.
عوامل مؤثر در گسترش بیماری
- شرایط محیطی نامناسب مثل خانههای گلی، شکافهای دیوار، انباشت زباله و نزدیکی دامها به محل زندگی.
- گرمای هوا و رطوبت کم که شرایط مناسبی برای فعالیت پشه خاکی فراهم میکنند.
- نبود اقدامات پیشگیرانه مثل عدم استفاده از پشهبند، لباسهای پوشیده یا مواد دافع حشرات.
تشخیص لیشمانیوز
تشخیص لیشمانیوز بهویژه در مراحل اولیه اهمیت زیادی دارد، زیرا انتخاب نوع درمان بستگی به تشخیص دقیق نوع بیماری دارد. روشهای تشخیصی با توجه به نوع لیشمانیوز (پوستی، احشایی یا مخاطی) متفاوت است، اما هدف اصلی همهی آنها شناسایی انگل لیشمانیا در بدن فرد بیمار است.
روشهای رایج تشخیص لیشمانیوز:
بررسی بالینی (معاینه فیزیکی)
- پزشک ابتدا علائم بیمار، نوع و محل زخم یا تب طولانی، کاهش وزن یا بزرگی طحال و کبد را بررسی میکند و بر اساس سابقه سفر یا زندگی در مناطق آلوده، مشکوک به لیشمانیوز میشود.
آزمایش میکروسکوپی (آزمایش مستقیم)
- نمونهبرداری از زخم پوستی، مغز استخوان یا طحال (بسته به نوع بیماری)
- رنگآمیزی نمونه با روش گیمسا و بررسی زیر میکروسکوپ برای مشاهده آمستگوت (شکل داخل سلولی انگل)
کشت انگل (کشت در محیطهای خاص)
- نمونه در محیط کشت مخصوص مانند NNN یا RPMI قرار داده میشود تا رشد انگل بررسی شود.
- این روش دقیقتر از میکروسکوپ است ولی زمانبرتر نیز هست.
آزمایش های سرولوژیک (آنتیبادی یا آنتیژن):
- مثل ELISA، IFAT، DAT و غیره.
- در نوع احشایی لیشمانیوز کاربرد بیشتری دارد و وجود آنتیبادیها علیه انگل را در خون مشخص میکند.
تست مونتنگرو (Leishmanin Skin Test)
- مانند تست توبرکولین در سل است و برای بررسی پاسخ ایمنی سلولی به انگل انجام میشود.
- معمولاً برای بررسی تماس قبلی با انگل یا ایمنی در برابر آن استفاده میشود، نه تشخیص حاد.
آزمایش مولکولی (PCR)
- روش دقیق و حساس برای شناسایی DNA انگل در نمونهها
- بهخصوص در مواردی که سایر روشها نتیجه قطعی نمیدهند یا در فرمهای خفیف یا غیراختصاصی بیماری
نکات مهم:
- برای لیشمانیوز پوستی، نمونه از لبه زخم برداشته میشود.
- برای لیشمانیوز احشایی، نمونهگیری از مغز استخوان یا طحال انجام میشود که نیاز به شرایط خاص و مهارت دارد.
- در مناطقی که بیماری شایع است، ترکیبی از علائم بالینی، آزمایش سرولوژیک و PCR بهترین نتیجه را میدهد.
درمان لیشمانیوز
درمان لیشمانیوز بسته به نوع بیماری (پوستی، احشایی یا مخاطی)، شدت علائم، گونه انگل و وضعیت ایمنی بیمار متفاوت است. هدف اصلی درمان، حذف انگل لیشمانیا از بدن و جلوگیری از عوارض و گسترش بیماری است.
درمان لیشمانیوز پوستی
در بیشتر موارد خفیف، زخمهای پوستی ممکن است خودبهخود بهبود یابند، اما درمان برای کاهش مدت بیماری، جلوگیری از عفونت ثانویه و باقی ماندن اسکار توصیه میشود:
داروهای تزریقی ضدانگلی (سیستمی)
- گلوکانتیم (مگلومین آنتیموان) یا پنتوستام (سدیم استیبوگلوکونات)؛ به صورت تزریق عضلانی یا داخل ضایعه
درمان موضعی
- پمادهای پارومومایسین
- کرایوتراپی (فریز کردن زخم با نیتروژن مایع)
- حرارتدرمانی (استفاده از دستگاه برای گرم کردن ناحیه زخم تا نابودی انگل)
درمان لیشمانیوز احشایی (کالاآزار)
این نوع از بیماری خطرناک است و نیاز به درمان سیستمیک و سریع دارد:
- آمفوتریسین B لیپوزومال (داروی انتخابی در بسیاری از کشورها؛ مؤثر و با عوارض کمتر نسبت به فرم معمولی آمفوتریسین)
- آنتیموانهای پنجظرفیتی مانند گلوکانتیم یا پنتوستام (به صورت تزریق وریدی یا عضلانی، برای ۲۰ تا ۳۰ روز)
- میلتفوزین (داروی خوراکی که در برخی موارد برای درمان لیشمانیوز استفاده میشود)
درمان حمایتی شامل
- آبرسانی، تغذیه مناسب، درمان کمخونی و کنترل عفونتهای ثانویه
درمان لیشمانیوز مخاطی
این نوع بیماری نیاز به درمان تهاجمی و طولانیمدت دارد تا از تخریب بافتهای صورت و مجاری تنفسی جلوگیری شود:
- معمولاً از گلوکانتیم یا آمفوتریسین B استفاده میشود
- در برخی موارد میلتفوزین خوراکی نیز مؤثر است
- درمان زودهنگام بهترین نتیجه را میدهد، چون مخاطهای آسیبدیده ممکن است بهطور کامل بازسازی نشوند
نکات مهم درمان
- درمان باید زیر نظر پزشک متخصص بیماریهای عفونی انجام شود.
- مقاومت دارویی در برخی مناطق دنیا (مثل هند یا سودان) ممکن است وجود داشته باشد.
- پایش عملکرد کبد، کلیه و قلب حین مصرف بعضی از داروها (مثل آمفوتریسین B) الزامی است.
- کودکان، سالمندان و بیماران دارای نقص ایمنی ممکن است به درمانهای ترکیبی نیاز داشته باشند.
درمان لیشمانیوز در منزل
درمان لیشمانیوز در خانه تنها در برخی موارد خفیف و با تأیید پزشک متخصص امکانپذیر است، بهویژه در نوع پوستی بیماری که زخمها کوچک، محدود و فاقد علائم سیستمیک (مانند تب، ضعف یا درگیری احشاء) هستند. با این حال، نوع احشایی و مخاطی لیشمانیوز نیاز به درمان بیمارستانی و تحت نظر پزشک دارد.
مواردی که میتوان لیشمانیوز پوستی را در منزل درمان کرد
- بیماری محدود به چند زخم کوچک و سطحی باشد
- وضعیت عمومی بیمار پایدار باشد
- درمان سیستمیک نیاز نباشد
- بیمار توسط پزشک بررسی و تشخیص دریافت کرده باشد
روش های درمان خانگی
درمان دارویی
- استفاده از پماد موضعی پارومومایسین طبق دستور پزشک روی زخم
- در برخی موارد، پزشک ممکن است تزریق دارو در منزل (مثلاً تزریق داخل ضایعه با گلوکانتیم) را با کمک پرستار آموزشدیده تجویز کند
- میلتفوزین خوراکی (در مناطق خاص و شرایط خاص) ممکن است در منزل با نظارت پزشک مصرف شود
مراقبت از زخم
- شستوشوی روزانه زخم با سرم فیزیولوژیک یا محلول آب و نمک ملایم
- استفاده از پانسمان خشک و استریل برای محافظت از زخم
- پرهیز از خراشیدن یا دستکاری زخم
- خشک و تمیز نگه داشتن محل ضایعه
رعایت بهداشت و پیشگیری
- استفاده از پشهبند، اسپری ضد حشرات، توری پنجرهها و لباس پوشیده برای جلوگیری از گزش مجدد
- حذف منابع تجمع پشه خاکی اطراف منزل، مانند خاکهای مرطوب، زبالههای حیوانی و رطوبت زیاد
پیگیری و مشاوره
- بیمار باید تحت نظر پزشک معالج یا تیم مراقبت در منزل باشد
- در صورت بروز علائم شدیدتر (مانند تب، عفونت زخم، گسترش زخم یا ضعف عمومی)، درمان در منزل باید متوقف و بیمار به مرکز درمانی ارجاع داده شود

برای مشاوره و درخواست خدمات پزشکی و پرستاری در منزل با کارشناسان آرین طب تماس بگیرید.
رزرو نوبت و هماهنگی: ۰۹۱۲۰۴۴۶۳۰۹
آرین طب ارائه ارائهدهنده انواع خدمات پزشکی از جمله پزشک متخصص در منزل (قلب، ریه، داخلی و…) و انواع خدمات پرستاری و تزریقات در منزل
پیشگیری از لیشمانیوز
پیشگیری از بیماری لیشمانیوز نقش اساسی در کنترل این بیماری دارد، زیرا هنوز واکسن مؤثری برای آن در دسترس نیست. این بیماری توسط انگل لیشمانیا و از طریق گزش پشه خاکی منتقل میشود. بنابراین راهکارهای پیشگیری عمدتاً بر جلوگیری از تماس با پشه خاکی و کاهش منابع آلودگی متمرکز است.
جلوگیری از گزش پشه خاکی
- استفاده از پشهبند هنگام خواب، بهویژه در مناطق روستایی و گرمسیر
- نصب توری ریزبافت روی پنجرهها و درها
- استفاده از دافع حشرات مانند اسپری یا پمادهای حاوی DEET یا پیکاریدین روی پوست و لباس
- پوشیدن لباسهای بلند و روشنرنگ در فضای باز، بهویژه از غروب تا طلوع که پشه خاکی فعالتر است
- خوابیدن در فضای سرپوشیده و دارای تهویه مناسب بهجای فضای باز
مدیریت محیط زندگی
- خشک نگه داشتن محیط منزل و حیاط و حذف مکانهای مرطوب و سایهدار که پشهها در آنها تخمریزی میکنند
- پاکسازی اطراف خانه از زبالههای آلی، کود دامی، لاشه حیوانات و چوبهای پوسیده
- آهکپاشی یا سمپاشی دورهای محیطهای مشکوک با نظر مراکز بهداشت
کنترل مخازن حیوانی
- در برخی مناطق، سگها و جوندگان نقش مخزن انگل دارند. بنابراین کنترل جمعیت این حیوانات و واکسیناسیون یا درمان سگهای آلوده (در کشورهای خاص) توصیه میشود.
آموزش و اطلاعرسانی
- آموزش افراد ساکن در مناطق بومی بیماری در مورد راههای پیشگیری از گزش پشه خاکی و مراقبت از زخمها
- آشنایی با علائم اولیه لیشمانیوز برای مراجعه زودهنگام به مراکز درمانی
اقدامات دولتی و عمومی
- شناسایی و کنترل کانونهای بیماری توسط وزارت بهداشت
- انجام پایش و سمپاشی منظم در مناطق بومی
- همکاری با دامپزشکان برای کنترل مخازن حیوانی
پیشگیری از لیشمانیوز نیازمند ترکیبی از رعایت اصول بهداشتی فردی، مدیریت محیط زندگی و آگاهی عمومی است. در مناطقی که بیماری شایع است، رعایت این اصول میتواند بهطور چشمگیری از شیوع بیماری جلوگیری کند.
عوارض لیشمانیوز
عوارض لیشمانیوز بستگی به نوع بیماری، وضعیت ایمنی بیمار، زمان شروع درمان و شدت درگیری دارد. در صورتی که بیماری بهموقع تشخیص داده نشود یا درمان مناسب انجام نگیرد، میتواند عوارض جدی و گاه جبرانناپذیر بهدنبال داشته باشد.
عوارض لیشمانیوز پوستی
- ایجاد اسکار دائمی و تغییر شکل پوست پس از بهبود زخم
- عفونت ثانویه زخم در صورت مراقبت نامناسب یا دستکاری زخم
- گسترش زخمها به نقاط مجاور یا بروز زخمهای متعدد در صورت ضعف ایمنی
- در موارد نادر، انتقال به شکل مخاطی و درگیری بافتهای مخاطی بینی و دهان
- ناتوانی روانی–اجتماعی در افراد دچار اسکارهای واضح، بهویژه در صورت و نواحی قابل مشاهده
اثرات لیشمانیوز احشایی (کالاآزار)
- بزرگی کبد و طحال که در صورت مزمن شدن، میتواند عملکرد اندامها را مختل کند
- کمخونی شدید بهدلیل تخریب گلبولهای قرمز یا کاهش تولید خون
- کاهش وزن، ضعف شدید و سوءتغذیه
- عفونتهای ثانویه خطرناک بهدلیل ضعف سیستم ایمنی
- در صورت عدم درمان، ممکن است بیماری منجر به مرگ شود
لیشمانیوز مخاطی
- تخریب پیشرونده بافتهای بینی، حلق و دهان که میتواند موجب بدشکلی صورت شود
- اختلال در تنفس، بلع و تکلم بهدلیل آسیب به مجاری هوایی و دهانی
- نیاز به جراحیهای ترمیمی پیچیده پس از درمان برای بازسازی بافتهای آسیبدیده
عوارض ناشی از درمان دارویی
برخی داروهای ضد لیشمانیا مانند آمفوتریسین B یا گلوکانتیم میتوانند عوارضی مانند:
- سمیت کلیوی و کبدی
- اختلالات قلبی
- واکنشهای آلرژیک
- تهوع، استفراغ، درد عضلانی یا سردرد ایجاد کنند که نیازمند پایش دقیق حین درمان است.
پیشگیری از عوارض لیشمانیوز با تشخیص زودهنگام، درمان صحیح، پیگیری پزشکی و مراقبت مناسب از بیمار امکانپذیر است. در بسیاری از موارد، پیگیری مستمر باعث کاهش عوارض ظاهری و عملکردی بیماری میشود.
جمع بندی
لیشمانیوز با وجود شیوع در مناطق خاص، یک بیماری قابل پیشگیری و درمان است که در صورت آگاهی و اقدام بهموقع میتوان از بروز عوارض جدی آن جلوگیری کرد. رعایت بهداشت محیط، محافظت در برابر گزش پشه خاکی و مراجعه سریع به پزشک در صورت مشاهده علائم، نقش کلیدی در کنترل بیماری دارد. همکاری میان مردم و مراکز بهداشتی میتواند زمینهساز ریشهکنی این بیماری در مناطق درگیر باشد.
سوالات متداول
در مواردی از نوع پوستی که خفیف و بدون علائم سیستمیک است، میتوان درمان را در منزل انجام داد، بهشرطی که بیمار تحت نظر پزشک باشد و داروها را بهموقع و بهدرستی مصرف کند.
پیشگیری بیشتر از طریق کاهش تماس با پشه خاکی صورت میگیرد. استفاده از پشهبند هنگام خواب، پوشیدن لباسهای پوشیده، استفاده از مواد دافع حشرات، نصب توریهای ریزبافت روی در و پنجره، حذف زبالههای ارگانیک، آهکپاشی یا سمپاشی محیط اطراف و کنترل سگهای ولگرد یا جوندگان نقش مهمی در کاهش انتقال بیماری دارند.
لیشمانیوز پوستی معمولاً با یک یا چند زخم بدون درد روی پوست ظاهر میشود. زخم ابتدا ممکن است شبیه جوش یا نیش حشره باشد، اما به مرور گسترش یافته، متورم شده و تبدیل به زخم باز با حاشیه مشخص میشود.
نوع پوستی معمولاً تهدیدی برای زندگی نیست، اما میتواند باعث بدشکلی، ایجاد اسکارهای دائمی و مشکلات روانی–اجتماعی شود. با این حال، نوع احشایی یا کالاآزار که اندامهای داخلی مانند کبد، طحال و مغز استخوان را درگیر میکند، در صورت عدم درمان میتواند کشنده باشد. این نوع بیماری با علائمی مانند تب طولانی، کاهش وزن، ضعف شدید و بزرگی طحال و کبد همراه است.
شما میتوانید در آرین طب خدمات پزشکی و پرستاری در منزل دریافت کنید.
برخی از خدمات ما شامل ویزیت پزشک متخصص در منزل، سونوگرافی در منزل، رادیولوژی در منزل، طب سوزنی در منزل، مشاوره روانشاسی و تغذیه در منزل است.
برای مشاهده همه سرویس های ما به صفحه خدمات مراجعه کنید.
رزرو نوبت و هماهنگی: ۰۹۱۲۰۴۴۶۳۰۹
برای رزرو خدمات پزشکی یا پرستاری در منزل فرم زیر را پر کنید:





















